Tabla de contenidos
El SIBO (small intestinal bacterial overgrowth) es un sobrecrecimiento bacteriano en el intestino delgado que puede provocar hinchazón, gases, dolor abdominal, digestiones lentas, diarrea, estreñimiento o alternancia del tránsito intestinal. En esta guía se explica qué es el SIBO, por qué aparece, qué tipos existen según el gas predominante, cómo se diagnostica mediante la prueba de aliento y qué opciones de abordaje se valoran actualmente, incluyendo alimentación terapéutica, tratamiento por fases y apoyo natural siempre con supervisión profesional.
El objetivo es ofrecer una guía práctica, clara y segura para comprender mejor el problema, evitar el autodiagnóstico y hablar con el profesional de la salud sobre el enfoque más adecuado en cada caso.
Qué es el SIBO y por qué aparece
Desde el punto de vista fisiológico, el SIBO se considera un sobrecrecimiento bacteriano del intestino delgado. Bacterias que normalmente deberían permanecer en el colon migran o se acumulan en exceso en esta zona. Cuando esto sucede, los alimentos fermentan antes de tiempo y generan gases como hidrógeno, metano o sulfuro de hidrógeno. Esta fermentación puede provocar distensión abdominal, dolor, gases molestos y alteraciones del ritmo intestinal (estreñimiento, diarrea o alternancia de ambos).
Para que este cuadro aparezca, suelen alterarse varios mecanismos de protección del aparato digestivo. Entre ellos están el movimiento de limpieza del intestino delgado (que impulsa los restos hacia el colon), la acidez adecuada del estómago (que actúa como barrera natural) y la correcta separación entre intestino delgado y colon. Cuando estos mecanismos no funcionan bien, es más fácil que las bacterias lleguen al intestino delgado y se acumulen en exceso.
Factores que favorecen el SIBO
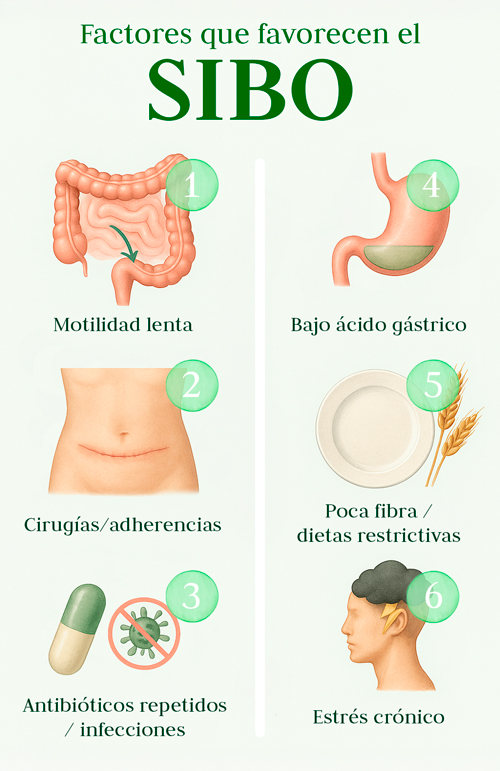
El SIBO no aparece de la nada. Suele desarrollarse cuando ciertos factores alteran el ritmo o las defensas naturales del sistema digestivo:
- Motilidad intestinal lenta (por estrés, hipotiroidismo o alteraciones del sistema nervioso autónomo), que hace que los restos de comida permanezcan más tiempo en el intestino.
- Bajo ácido gástrico (hipoclorhidria) o uso prolongado de antiácidos, que reducen la capacidad de eliminar bacterias al llegar al estómago.
- Cirugías abdominales o adherencias internas, que pueden dificultar el paso normal del alimento.
- Dietas muy restrictivas o pobres en fibra mantenidas durante largo tiempo, que empobrecen la microbiota.
- Uso repetido de antibióticos o infecciones intestinales previas, que alteran el equilibrio bacteriano.
- Estrés crónico y falta de descanso reparador, que afectan directamente la motilidad y la inmunidad intestinal.
Nota: Cuando la motilidad intestinal es lenta y aparece estreñimiento frecuente, puede ser útil revisar nuestra guía 👉 tratamiento natural del estreñimiento, donde se explican sus causas y opciones de manejo.
Tipos de SIBO según el gas predominante
En la práctica clínica, los tipos de SIBO se suelen clasificar según el gas predominante en la prueba de aliento. Esta información ayuda a entender por qué los síntomas son tan diferentes entre personas y a orientar mejor el enfoque terapéutico:
- SIBO de hidrógeno: se caracteriza por una producción elevada de hidrógeno y se asocia con mayor frecuencia a diarrea, distensión abdominal y molestias posprandiales.
- SIBO de metano: en este caso predominan los microorganismos productores de metano y suele relacionarse con estreñimiento, tránsito intestinal más lento y sensación de pesadez abdominal.
- SIBO de sulfuro de hidrógeno: cursa con producción de gases con olor más intenso y molestias abdominales marcadas, y en algunos casos puede asociarse a síntomas más irritativos a nivel intestinal.
Esta clasificación ayuda a orientar el caso, pero no debe interpretarse de forma aislada. El resultado depende de los síntomas, la preparación de la prueba y la valoración profesional. En especial, el perfil de sulfuro de hidrógeno está menos estandarizado que el hidrógeno y el metano.
Síntomas frecuentes del SIBO
Los síntomas del SIBO suelen aparecer sobre todo después de las comidas y pueden variar según el tipo de gas predominante, el estado de la mucosa intestinal y la dieta de cada persona. Aun así, en la consulta se repite un patrón típico de molestias digestivas y generales que ayuda a sospechar este problema: hinchazón posprandial, gases, cambios en el tránsito intestinal, fatiga e intolerancias alimentarias. La siguiente tabla resume los síntomas más frecuentes.
|
Síntoma |
Descripción |
|
Hinchazón posprandial |
Sensación de “barriga inflada” tras las comidas, a menudo acompañada de presión o malestar. |
|
Gases y eructos |
Resultado de la fermentación bacteriana excesiva en el intestino delgado. |
|
Dolor o distensión |
Molestia o dolor abdominal por acumulación de gases, que puede mejorar al expulsarlos. |
|
Tránsito alterado |
Diarrea, estreñimiento o alternancia de ambos, sin una causa clara aparente. |
|
Fatiga y niebla mental |
Sensación de cansancio persistente y dificultad para concentrarse, posiblemente relacionada con mala absorción de nutrientes o inflamación de bajo grado. |
|
Intolerancias alimentarias |
Empeoramiento de los síntomas con ciertos alimentos, sobre todo fibra, lácteos o azúcares fermentables (como la fructosa). |
Estos síntomas del SIBO se superponen con otros trastornos digestivos, como el síndrome del intestino irritable o algunas intolerancias alimentarias, por lo que no permiten un diagnóstico por sí solos. Para confirmar o descartar un SIBO es necesario valorar la historia clínica completa y, en muchos casos, realizar una prueba de aliento interpretada por un profesional de la salud.
Una revisión sistemática y metaanálisis publicada en 2026 encontró una asociación significativa entre SIBO e intestino irritable, aunque ambos cuadros no deben considerarse equivalentes. 👉 metaanálisis 2026 sobre SIBO e intestino irritable.
Diagnóstico del SIBO: prueba de aliento y límites
Confirmar un SIBO requiere más que reconocer los síntomas: el diagnóstico del SIBO implica evaluar la historia digestiva, los hábitos y realizar una prueba específica bajo orientación profesional. La prueba de aliento es el método más utilizado. Consiste en ingerir una pequeña cantidad de lactulosa o glucosa y medir, durante unas horas, los gases que se eliminan al exhalar. Un aumento temprano de hidrógeno, metano o sulfuro de hidrógeno indica que las bacterias están fermentando los alimentos antes de tiempo, lo que orienta hacia un posible SIBO.
No obstante, los resultados deben interpretarse con cuidado: una dieta inadecuada, un tránsito intestinal alterado o una preparación insuficiente antes de la prueba pueden modificar las lecturas. Por eso, el diagnóstico siempre debe contextualizarse junto con el profesional de salud, valorando los síntomas, los antecedentes digestivos y la motilidad intestinal.
Una revisión publicada en 2026 recuerda que los test de aliento con glucosa o lactulosa son útiles, pero pueden variar según el sustrato utilizado, los tiempos de medición y la interpretación clínica. También subraya que el abordaje debe tener en cuenta posibles causas de base, como alteraciones digestivas, medicamentos o problemas de motilidad. 👉 revisión 2026 sobre diagnóstico y manejo del SIBO.
Cuando el resultado es compatible con SIBO, el siguiente paso no es solo “eliminar bacterias”, sino entender qué favoreció el sobrecrecimiento y corregir esos factores para reducir el riesgo de recaídas.
Qué dice la evidencia científica sobre el SIBO
Un estudio clínico en práctica real publicado en 2025 evaluó un tratamiento integral del SIBO (dieta adaptada, terapia dirigida y apoyo a la microbiota) y encontró mejoras claras en la calidad de vida de los pacientes, incluso cuando la prueba de aliento no se normalizó por completo. 👉 estudio clínico en práctica real sobre tratamiento integral del SIBO.
Este trabajo refuerza que el SIBO se aborda mejor con un enfoque global y personalizado, no solo “eliminar bacterias”, teniendo en cuenta el ritmo intestinal, la alimentación y el contexto de la persona.
- Enfoque integral: combinar dieta, tratamiento dirigido y cuidado de la microbiota mejora la evolución.
- Calidad de vida: la percepción de bienestar es un objetivo clínico relevante, más allá del test de gases.
- Personalización: los resultados dependen del tránsito, los hábitos y el contexto individual.
Tratamiento natural y por fases del SIBO
Superar el SIBO no depende de un único suplemento ni de una dieta milagrosa, sino de seguir un plan ordenado y progresivo que ayude al intestino a recuperar su equilibrio natural. El enfoque por fases organiza el proceso en tres etapas complementarias, cada una con un objetivo claro: preparar el terreno digestivo, controlar el sobrecrecimiento y apoyar la recuperación intestinal. Esta estructura permite actuar con método, evitando recaídas y respetando los tiempos de regeneración del sistema digestivo.
-
Fase 1. Preparación digestiva y reducción de carga fermentable (3 semanas)
Objetivo: preparar el terreno, reducir la carga fermentable y mejorar el tránsito antes de usar antimicrobianos.
Durante esta etapa, se favorece el tránsito intestinal, se reduce la carga fermentable y se apoya la función digestiva con medidas suaves. El propósito no es “vaciar el intestino”, sino favorecer un entorno digestivo más estable para avanzar con mejor tolerancia.
|
Acción |
Compuesto activo |
Duración / Observaciones |
|
Regular el tránsito y favorecer la eliminación intestinal |
Psyllium, pectina cítrica, bentonita |
Introducir gradualmente con agua abundante. |
|
Apoyo hepático y digestivo |
Cardo mariano, alcachofa, diente de león |
Tomar con las comidas principales. |
|
Control microbiano suave |
Ácido caprílico, extracto de semilla de pomelo, nogal negro |
En ciclos cortos de 2–3 semanas. |
|
Flora inicial protectora |
Saccharomyces boulardii, Lactobacillus rhamnosus |
Separar 2–3 h de los antimicrobianos. |
Para planificar comidas con baja fermentación, puedes leer la 👉 guía de dieta baja en FODMAP.
Si buscas reforzar la mucosa intestinal, te puede interesar el artículo sobre 👉 beneficios del calostro, donde se explica su papel en la barrera digestiva.
-
Fase 2. Control del sobrecrecimiento (4–6 semanas)
Objetivo: reducir el exceso bacteriano sin dañar la microbiota ni irritar la mucosa.
Se introducen agentes naturales con acción antimicrobiana moderada y antioxidantes que protegen los tejidos intestinales. El enfoque es equilibrar, no arrasar: alternar compuestos, escuchar las sensaciones y avanzar con seguimiento profesional.
|
Acción práctica |
Qué se utiliza |
Cómo aplicarlo con criterio |
|
Apoyo natural supervisado |
Aceite de orégano, extracto de semilla de pomelo, ajo envejecido |
Alternar cada dos semanas para evitar acostumbramiento. Escucha tus sensaciones y ajusta con tu profesional. |
|
Apoyo antioxidante para proteger tejidos |
N-acetilcisteína (NAC), ácido alfa-lipoico (ALA) |
Tómalos con las comidas principales; ayudan al equilibrio oxidativo mientras se modula la flora. |
|
Regulación de la respuesta inflamatoria |
Comino negro (Nigella sativa) |
Introducir después del antimicrobiano principal, durante varios días consecutivos. |
|
Reintroducción progresiva de probióticos |
Saccharomyces boulardii, Bifidobacterium infantis |
Añadir al final de la fase o cuando haya buena tolerancia digestiva. Empieza con dosis bajas. |
Durante esta etapa, acompaña el proceso con una 👉 alimentación antiinflamatoria, centrada en cuidar la mucosa intestinal y reducir la inflamación.
-
Fase 3. Apoyo a la mucosa y recuperación intestinal (8 semanas)
Objetivo: apoyar la mucosa intestinal, reforzar la microbiota y consolidar la mejora digestiva.
Una vez controlado el sobrecrecimiento, el objetivo es apoyar la mucosa intestinal, mejorar la tolerancia digestiva y favorecer una microbiota más estable. Esta fase ayuda a consolidar la mejoría y reducir el riesgo de recaídas.
|
Acción práctica |
Qué se utiliza |
Recomendaciones sencillas |
|
Apoyar la mucosa intestinal |
L-glutamina, zinc carnosina |
Tomar en ayunas o antes de las comidas principales |
|
Favorecer el confort y la calma digestiva |
Melena de león (Hericium erinaceus) |
Constancia de 8 semanas. Suele mejorar la tolerancia y la sensación de “barriga tranquila”. |
|
Refuerzo antioxidante y protector |
Omega 7, vitaminas C y E |
Incorporar con alimentos para potenciar la absorción y el efecto reparador. |
|
Reequilibrar la flora intestinal |
Probióticos multiespecie de buena calidad |
Mantener durante al menos 2 meses para consolidar resultados y prevenir recaídas. |
Durante esta fase, puedes consultar el artículo sobre 👉 hongo melena de león, donde se explica su papel como apoyo al bienestar digestivo.
Dieta baja en FODMAPs para personas con SIBO
La alimentación y los hábitos diarios son una parte esencial del tratamiento del SIBO. Una de las estrategias más utilizadas es la dieta baja en FODMAPs, diseñada para reducir la fermentación y aliviar la hinchazón y los gases.
Los FODMAPs son carbohidratos de cadena corta (oligosacáridos, disacáridos, monosacáridos y polioles) que se digieren con dificultad y pueden fermentar en exceso dentro del intestino. Están presentes de forma natural en legumbres, trigo, cebolla, ajo, manzana o edulcorantes como el sorbitol o el xilitol. Al reducirlos temporalmente, muchas personas notan una mejoría rápida de los síntomas digestivos, aunque el objetivo no es eliminarlos para siempre: deben reintroducirse poco a poco conforme mejora la tolerancia intestinal.
Para un plan más detallado, puedes consultar nuestra 👉 dieta baja en FODMAP, donde se explican ejemplos y fases paso a paso.
Consejos prácticos:
- Da preferencia a lo natural. Evita los ultraprocesados, el exceso de azúcar y el alcohol; tu intestino lo agradecerá.
- Come con calma. Mastica bien y procura no hacerlo con prisas: una buena digestión empieza en la boca.
- Respeta los tiempos entre comidas. Deja pasar unas 3–4 horas para permitir que el sistema digestivo descanse y se autorregule.
- Cuida tu descanso. Dormir entre 7 y 8 horas cada noche ayuda a equilibrar la microbiota y mejora la energía diaria.
Prevención y seguimiento del SIBO
Una vez controlados los síntomas, el objetivo es mantener el equilibrio intestinal a largo plazo con hábitos sostenibles:
- Varía las verduras y frutas cada semana. Cuanta más diversidad haya en tu plato, más se nutre tu microbiota.
- Evita el estreñimiento y mantén un ritmo digestivo regular.
- Respeta los horarios de comida y descanso nocturno, fundamentales para la motilidad intestinal.
- Revisa con tu profesional la función digestiva y los posibles factores que favorezcan recaídas.
- Gestiona el estrés con técnicas suaves como respiración consciente, estiramientos o meditación.
La prevención es parte esencial del tratamiento: el SIBO mejora y se mantiene estable cuando los hábitos se consolidan.
Mitos y realidades del SIBO
Mito: La dieta baja en FODMAPs cura el SIBO.
Realidad: alivia síntomas al inicio, pero no “cura” por sí sola. Es una herramienta temporal dentro de un plan por fases (el objetivo es reintroducir y personalizar la dieta).
Mito: Cuantos más antimicrobianos, mejor.
Realidad: más no es mejor. El exceso puede empeorar la tolerancia y la adherencia. Importa selección, rotación y tiempos bajo supervisión profesional.
Mito: Los probióticos están prohibidos en SIBO
Realidad: no todos los probióticos sirven para todo, pero algunas cepas específicas pueden ser útiles —como S. boulardii o ciertos Bifidobacterium— según la fase del tratamiento y la tolerancia de cada persona. Lo importante es personalizar el uso y hacerlo siempre con orientación profesional.
Mito: Si la prueba de aliento sale negativa, no tengo nada.
Realidad: hay falsos negativos/positivos si el protocolo no se respeta o hay alteraciones del tránsito. Se interpreta junto a la clínica.
Mito: El SIBO es para siempre.
Realidad: No. Con diagnóstico correcto, tratamiento por fases y hábitos (motilidad, descanso, estrés), se reduce el riesgo de recaídas.
Mito: Un único suplemento ‘sella’ el intestino.
Realidad: no existe un “sello” mágico. Barrera intestinal = combinación de alimentación, descanso, manejo del estrés y, si procede, apoyos como glutamina, zinc carnosina o calostro con criterio.
Preguntas frecuentes (FAQs)
-
¿Qué es el SIBO y qué síntomas tiene?
Sobrecrecimiento bacteriano en el intestino delgado. Puede provocar hinchazón después de las comidas, gases, dolor abdominal, alteraciones del tránsito, fatiga e intolerancias alimentarias.
-
¿Cómo saber si tengo SIBO?
Sospecha clínica (síntomas + historia) y prueba de aliento interpretada por un profesional. Evita autodiagnóstico.
-
¿Qué no comer con SIBO al principio?
Temporalmente, alimentos altos en FODMAP (legumbres, ajo, cebolla, coles en exceso, manzana, pan de trigo, polioles). Luego reintroducir gradualmente.
-
¿Cómo se hace la prueba de aliento del SIBO?
Tras preparar dieta y ayuno según protocolo, se ingiere lactulosa o glucosa y se miden gases cada 15–20 min durante 2–3 h.
-
¿Cuánto tarda en mejorar el SIBO con un plan por fases?
Muchas personas notan cambios en 2–4 semanas; la reevaluación formal suele hacerse a 6–8 semanas.
-
¿Puedo hacer ejercicio si tengo SIBO?
Sí. Caminar y movilidad suave favorecen la motilidad y el bienestar. Ajustar intensidad según tolerancia.
Conclusión
El SIBO puede parecer un problema complejo, pero se puede abordar de forma más ordenada cuando existe un diagnóstico adecuado, un plan personalizado y acompañamiento profesional. El tratamiento por fases — preparación digestiva, control del sobrecrecimiento y apoyo a la recuperación intestinal — puede ayudar a reducir el sobrecrecimiento bacteriano, aliviar los síntomas y favorecer el equilibrio intestinal de forma segura y progresiva.
Más allá de los suplementos o la dieta, los pilares del avance real son la constancia, la calidad de los apoyos y el cuidado de los hábitos diarios: una alimentación adaptada, descanso suficiente, movimiento regular y una buena gestión del estrés.
Conclusión práctica:
Mejorar el SIBO no significa eliminar bacterias sin más, sino ayudar al intestino a recuperar su ritmo natural.
- Empieza con un diagnóstico claro y un plan personalizado.
- Avanza por las tres fases con calma: preparación digestiva → control del sobrecrecimiento → apoyo a la recuperación intestinal.
- Utiliza una dieta baja en FODMAPs al inicio, reintroduciendo alimentos de forma gradual.
- Apuesta por apoyos naturales de calidad y duración definida, sin excesos.
- Revisa el descanso, la motilidad intestinal y la gestión del estrés como parte esencial del tratamiento.
Con un enfoque gradual y hábitos sostenibles, muchas personas pueden mejorar la digestión, recuperar tolerancia alimentaria y volver a disfrutar de las comidas con mayor bienestar.
⚠️ Recordatorio responsable: Los complementos alimenticios no sustituyen tratamientos médicos ni diagnósticos. La información aquí presentada tiene únicamente carácter divulgativo y no pretende medicar, pautar ni sustituir ninguna indicación médica o tratamiento profesional. Si estás en tratamiento, tomas medicación o presentas alguna patología, consulta siempre con un profesional de la salud antes de iniciar su uso.
Doctor en Farmacia en el Departamento de Farmacia y Tecnología Farmacéutica de la Universidad de Navarra.
Responsable de la Dirección Técnica de Sura Vitasan.